Патологія венозної системи
Анатомія вен нижніх кінцівок
- Вени нижніх кінцівок являють собою добре розвинену густу мережу з численними варіантами розгалуження. Розріз просвіту вен нижніх кінцівок в 10-12 разів більша, ніж артерій.
- Розрізняють підшкірні, глибокі і комунікантні вени.
Підшкірні вени на периферії утворюють густу мережу і анастомозують між собою із глибокими венами. Велика підшкірна вена ( v. saphena magna) найдовша вена людини - збирає кров з 2/3 поверхні нижньої кінцівки. Вона піднімається по передньовнутрішній поверхні нижньої кінцівки і в паховій області вливається в стегнову вену. У верхній третині стегна велика підшкірна вена має два великих протоки: v. saphena accessoria medialis et lateralis. Біля місця впадання їх у велику підшкірну вену в неї вливаються v. рudenda externa superficialis, v. epigastrica superficialis et v.citcumflexa ilium superficialis.
- Перед впадінням вони можуть зливатися в один стовбур, або представляють собою окремі маленькі стовбури (від 1 до 5- 6 і більше) і відіграють важливу роль у розвитку післяопераційних рецидивів варикозного розширення вен.
- Мала підшкірна вена (v. saphena parva) збирає кров з зовнішньої поверхні стопи та задньої поверхні гомілки. У верхній частині гомілки вона проходить між головками литкових м'язів в дупликатурі фасції гомілки і впадає в підколінну вену. Існує багато варіантів впадання і анастомозірованія малої підшкірної вени. Гпибокі вени гомілки по дві супроводжують однойменні артерії: 2 задні великогомілкові, 2 передні великогомілкові і 2 малогомілкові.
- У верхній третині гомілки в підколінній ямці вони зливаються у велику підколінну вену, яка проходить в підколінній ямці і на стегні продовжується як поверхнева стегнова вена, у верхній третині стегна вона з'єднується з глибокою веною стегна, утворюючи коротку загальну стегнову вену, яка вище пахової зв'язки в малому тазі переходить у зовнішню клубову вену.
- Остання з'єднується з внутрішньою клубовою веною, утворюючи загальну клубову вену. З'єднання правої та лівої загальних клубових вен утворює нижню порожнисту вену.
- Комунікантні вени розміщені під фасцією гомілки і стегна, в м'язах і між ними. Частина їх перфорує фасції і з'єднує підшкірні вени з глибокими, їх називають перфорантними (прямі і непрямі). Прямих перфорантних вен найбільше в нижній частині гомілки.
- Комунікантні вени забезпечують функціонування м'язового насоса венозного відтоку крові. Важливою особливістю анатомії вен кінцівок є наявність у них двостулкових клапанів.
- 🚑У поверхневих і глибоких венах клапани пропускають кров тільки в центральному напрямку, запобігаючи ретроградному струменю крові у вертикальному положенні і при фізичних навантаженнях, тим самим захищаючи вену від значного підвищення тиску в ній.
- Клапани комунікантних вен нижніх кінцівок пропускають кров тільки з поверхневих вен у глибокі, запобігаючи перевантаженню більш слабких поверхневих вен. Крім того, при їх закриванні при ретроградному струмені венозної крові по глибоких венах, клапани фрагментують венозний стовп крові на окремі сегменти, значно зменшуючи негативний вплив гідростатичного тиску стовпа крові, особливо на стінки вен дистальних відділів кінцівки.
- Глибокі і поверхневі вени верхньої кінцівки широко анастомозують між собою, причому ці анастомози не мають клапанів, і кровотік може вільно здійснюватися як з поверхневих вен у глибокі, так і навпаки.
- Нормальне функціонування венозної системи нижніх кінцівок обумовлено ефективною діяльністю ряду фізіологічних механізмів:
- клапанного апарату (про значення якого для фізіології венозного кровотоку сказано вище); механізмом дії литкових м'язів, які називають "мускульним насосом" і "венозним серцем";
- "насосної" функції серця;
- негативним внутрішньогрудним тиском, який "присмоктує" венозну кров;
- механізмом фасціальних піхв кінцівки, які виконують роль "підпору" для глибоких вен. Стінки вен, як і артерій, мають три шари, але м'язовий шар і адвентиція менш розвинені, стінка тонша, що обумовлює легке спадання венозних судин.
ПТФС
В основі виникнення хронічної венозної недостатності при ПТФС лежать два
патофізіологічних механізми:
1) порушення клапанного апарату глибоких і перфорантних вен;
2) стійка венозна гіпертензія у нижній кінцівці.
В основі патогенезу ПТФС
лежить розвиток регіонарної венозної гіпертензії, яка в стадії оклюзії глибоких вен
обумовлена наявністю перешкоди (тромб) венозному кровообігу, а в стадії реканалізації -
недостатністю клапанного апарату і, як наслідок, патологічним впливом значного
гравітаційного стовпа венозної крові, виникненням патологічного ретроградного
кровотоку в глибоких і перфорантних венах. Венозна гіпертензія збільшує навантаження
на комунікантні і підшкірні вени, лімфатичні колектори, які на початку захворювання
певною мірою компенсують порушену магістральну венозну гемодинаміку.
Однак
незабаром настає декомпенсація крово - і лімфообігу (до рівня мікроциркуляції), що є
причиною:
1) розвитку вторинного варикозного розширення підшкірних вен;
2) збільшення набряків внаслідок вираженого регіонарного депонування венозної крові –
хронічного венозного стазу ("венозного болота");
3) глибоких порушень мікроциркуляції зі зниженням транскапіллярного обміну, який веде
до ішемії тканин і прогресування трофічних порушень у тканинах дистальних відділів
нижньої кінцівки до розвитку і прогресування гіперпігментації, ліподермосклерозу і
трофічної виразки (найбільш часто в ділянці внутрішньої кісточки).
У патогенезі трофічної виразки виділяють фази ексудації, репарації
і епітелізації.
- Фаза ексудації супроводжується вираженим перифокальним запаленням, вогнищами некрозу тканин, значним обсіменінням виразки мікроорганізмами, густим рановим виділенням з неприємним гнійним запахом.
- У фазі репарації поверхня виразки поступово очищається від некротичних тканин, покривається свіжими грануляціями. Перифокальне запалення і гнійне виділення зменшуються.
- Фаза епітелізації характеризується появою смужки свіжого епітелію по краях виразки. Поверхня її до цього часу покривається чистими, свіжими грануляціями з мізерним серозним виділенням і з часом рубцюється.
- По локалізації: - нижній (стегново-підколінний) сегмент; - середній (клубово-стегновий) сегмент; - верхній (нижня порожниста вена) сегмент.
- За типом: - локалізований; - поширений.
- За формою: - набряковий; - набряково-варикозний.
- За стадіями: - компенсації; - декомпенсації без трофічних порушень; - декомпенсації з трофічними порушеннями.
Класифікація хронічної венозної недостатності
(Е. Р. Яблоков та ін, 1972):
0 ступінь — основні симптоми відсутні.
1 ступінь - синдром важких ніг", швидкоплинний набряк.
II ступінь - стійкий набряк, гіпер - або гіпопігментація, липодерматосклероз, екзема.
III ступінь - венозна трофічна виразка відкрита або загоєна.
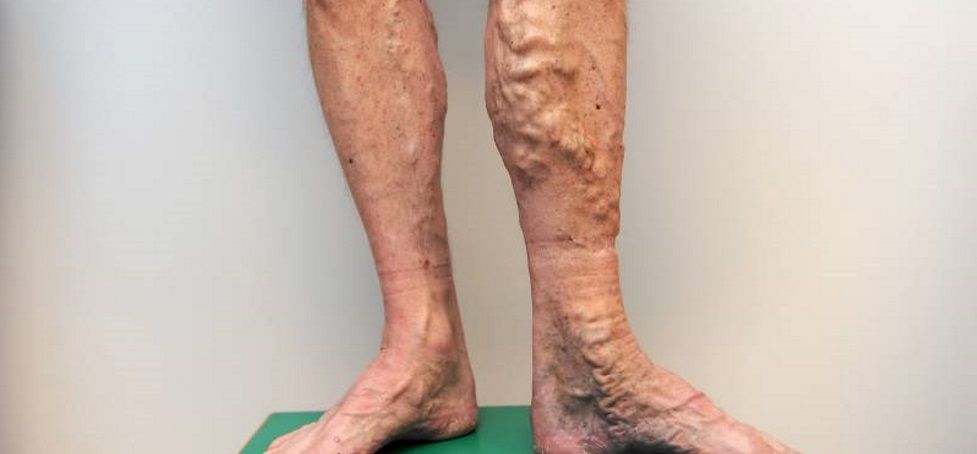
 Склеротична форма. Характерним для цієї форми є відсутність патологічно розширених
вен кінцівки на I стадії захворювання і помірне розширення приток магістральних
підшкірних вен в зонах локалізації перфорантних вен у II і III стадіях. Основні стовбури
великої і малої підшкірних вен не мають ознак патологічного розширення. Индуративный
процес в підшкірній клітковині і гіперпігментація шкіри гомілки більш виражені,
порівняно з іншими формами посттромбофлебітичної хвороби. При склеротичній формі
зустрічається так званий панцерний фіброз клітковини, який може бути локалізований в
нижній третині гомілки. Враховуючи це, в цій частині гомілки набряк не помітний, але
під ним він різко виражений.
Склеротична форма. Характерним для цієї форми є відсутність патологічно розширених
вен кінцівки на I стадії захворювання і помірне розширення приток магістральних
підшкірних вен в зонах локалізації перфорантних вен у II і III стадіях. Основні стовбури
великої і малої підшкірних вен не мають ознак патологічного розширення. Индуративный
процес в підшкірній клітковині і гіперпігментація шкіри гомілки більш виражені,
порівняно з іншими формами посттромбофлебітичної хвороби. При склеротичній формі
зустрічається так званий панцерний фіброз клітковини, який може бути локалізований в
нижній третині гомілки. Враховуючи це, в цій частині гомілки набряк не помітний, але
під ним він різко виражений. Варикозна форма. У хворих шкіра ніг звичайного забарвлення, набряк гомілок виражений
незначно, але підшкірні вени розширені і варикозно змінені. Їх локалізація зазвичай
вказує на рівень ураження магістральних вен. Так, для залучення в процес
клубовостегнового сегмента характерні розширення одночасно великої і малої підшкірних
вен і недостатність комунікантних вен дистальних відділів гомілки.
Набряково-больова форма. Вона розвивається відразу після гострих явищ тромбозу
магістральних вен із властивими їй проявами болю, набряків і помірного ціанозу.
Біль носить сегментарний характер, може бути локалізованою за ходом нервів, судинного
пучка гомілки і стегна.
Варикозна форма. У хворих шкіра ніг звичайного забарвлення, набряк гомілок виражений
незначно, але підшкірні вени розширені і варикозно змінені. Їх локалізація зазвичай
вказує на рівень ураження магістральних вен. Так, для залучення в процес
клубовостегнового сегмента характерні розширення одночасно великої і малої підшкірних
вен і недостатність комунікантних вен дистальних відділів гомілки.
Набряково-больова форма. Вона розвивається відразу після гострих явищ тромбозу
магістральних вен із властивими їй проявами болю, набряків і помірного ціанозу.
Біль носить сегментарний характер, може бути локалізованою за ходом нервів, судинного
пучка гомілки і стегна.
Трофічні виразки, які формуються на медіальній поверхні нижньої третині гомілки,
супроводжуються свербінням і трофічними змінами шкіри та підшкірної клітковини.
Клінічна симптоматика при іліофеморальному ПТФС така ж, як і при ураженні глибоких
вен нижньої кінцівки, але має деякі особливості. Біль частіше локалізується в паховій
області, на передній внутрішній поверхні стегна або литкових м'язах, частіше
розпираючого, тягнучого характеру. Іноді біль у кінцівках супроводжується болями в
попереково-крижовій області. Характерною особливістю набряку при такій локалізації
ПТФС є його поширеність не тільки на всю кінцівку на ураженій стороні, але іноді і на
статеві органи і сідницю, однак, найбільш виражений набряк буває завжди на стегні. З-за
різкого набряку окружність стегна може збільшуватися на 10 см і більше.
Диференційна діагностика. Насамперед диференціальну діагностику необхідно
проводити між варикозною хворобою нижніх кінцівок з первинним варикозним
розширенням вен і вторинним варикозним розширенням вен нижніх кінцівок при ПТФС.
Варикозну хворобу вен нижніх кінцівок частіше діагностують у жінок. Вона виникає
непомітно і повільно прогресує, розвивається вище і нижче колінного суглоба і може мати
циліндричний, мішковидний, змієподібний типи, набряки в стадії компенсації
зменшуються після відпочинку. При цьому функція клапанів глибоких вен не порушена,
глибокі вени прохідні (позитивний результат "маршової проби"). Трофічні виразки є
ознаками, притаманними стадії декомпенсації венозного кровообігу нижньої кінцівки.
Для варикозної форми ПТФС характерним є те, що розширення підшкірних вен передує
гострий тромбоз глибоких вен з вираженим набряком. При ПТФС спостерігають
порушення функції клапанів глибоких вен, негативний результат "маршової проби"
свідчить про непрохідність глибоких вен з швидким розвитком склеротичних змін
підшкірної клітковини і трофічних змін шкірних покривів. Кінцевий висновок визначають
дані флебографії.
У хворих з лімфостазом дифузний набряк, захоплює гомілковоступневий суглоб, тил
ступні, рідко переходить на гомілку і стегно. Набряк по характеру є еластичний і
зменшується після відпочинку. Важливим є те, що симптоми лімфостазу в переважній
більшості випадків з'являються після перенесеного бешихи.
При ПТФС набряки напружені з локалізацією на протязі всієї нижньої кінцівки із
нечастим їх поширенням на ступню. Вони мало зменшуються після відпочинку і
поєднуються з трофічними змінами шкіри.
Посттромбофлебітичну хворобу необхідно диференціювати з вродженими
ангиодисплазиями, які проявляються потовщенням і подовженням ураженої кінцівки,
пігментними плямами і ангіоматозним розширенням підшкірних вен атипової локалізації
(стопа, сідниці, зовнішня поверхня кінцівки). Діагноз підтверджують артеріо - і
флебографією, пігментацією шкіри, визначенням напруги кисню в крові.
На II стадії ПТФС, переважно на медіальній поверхні нижньої третини гомілки,
з'являються гіперпігментація шкіри та індурація підшкірної клітковини, трофічні зміни
розвиваються на тлі дерматиту. Крім того, локалізація змін шкіри не завжди типова.
У зв'язку з цим виникає потреба в проведенні диференціальної діагностики з такими
шкірними захворюваннями, як індуративна еритема і хвороби нервової системи.
Також необхідно проводити диференціальний діагноз ПТФС з захворюваннями, які супроводжуються розвитком хронічної ішемії тканин кінцівки з прогресуючими
симптомами трофічних розладів (облітеруючий атеросклероз, ендартеріїт і тромбангіїт).
 Найбільш ефективним в цьому плані є застосування
компресійної цинк-желатинової пов'язки - "чобітка" Унна, яка накладається на 1,5-2 міс,
що призводить до значного зменшення набряку кінцівки і до загоєнню трофічних виразок;
її рецепт: Zinci oxydati, Gelatini аа 60,0, Glycerini 200,0, Aqvae destillatae 180,0.
Медикаментозна терапія спрямована на зменшення набряку, поліпшення обмінних
процесів в тканинах кінцівки та венозної гемодинаміки, корекцію гемокоагуляції,
боротьбу з дерматитом, інфекцією у виразці, на - стимулювання загоєння виразки –
сечогінні; вітамінотерапія, дезагреганти, гемокоректори, при необхідності –
антикоагулянти, а також венотоніки - венорутон, троксевазин, диовенор, детралекс,
флебодіа; при наявності трофічної виразки - мазеві препарати протимікробної,
санаційної дії в 1-й Фазі раневого процесу в основному на гідрофільній основі –
левоміколь, левосин, левоміколь-М, диоксиколь, офлокаин, мірамістину 0,5%, нитацид і
метрогіл-гель (для впливу на неклостридіальну анаеробну флору), аргосульфан (срібна
сіль сульфатіазолу), тітриолін-крем (діючий початок — екстракт масла чайного дерева),
рідка форма йоддицерину; для стимуляції грануляцій у 2-й фазі — метилурацил-дарниця
(5%), стрептонітол, іруксол (з ферментним компонентом), інші-індиферентні мазі, які
містять антибіотик або антисептик (фурацилиінова, стрептоцидова, синтоміцинова
емульсія, тетрациклінова, гентаміцинова та ін); в 3-й фазі - епітелізації і рубцювання –
обліпихова олія, метилурацил 10%, куріазон (краплі і желе); універсальний (для всіх фаз)
препарат для місцевого застосування на гідрофільній основі - комплар
(димексид, діоксидин, анестезин, екстракт аринии), гентаксан.
Доцільно застосування фізіотерапевтичного лікування - іоногальванізація з йодистим
калієм, курси сірководневих, радонових та інших ванн, електрофорез з лідазою та ін,
пневмомасаж нижніх кінцівок тривалістю дії 15-20 хв щодня курсом лікування 15
процедур.
Найбільш ефективним в цьому плані є застосування
компресійної цинк-желатинової пов'язки - "чобітка" Унна, яка накладається на 1,5-2 міс,
що призводить до значного зменшення набряку кінцівки і до загоєнню трофічних виразок;
її рецепт: Zinci oxydati, Gelatini аа 60,0, Glycerini 200,0, Aqvae destillatae 180,0.
Медикаментозна терапія спрямована на зменшення набряку, поліпшення обмінних
процесів в тканинах кінцівки та венозної гемодинаміки, корекцію гемокоагуляції,
боротьбу з дерматитом, інфекцією у виразці, на - стимулювання загоєння виразки –
сечогінні; вітамінотерапія, дезагреганти, гемокоректори, при необхідності –
антикоагулянти, а також венотоніки - венорутон, троксевазин, диовенор, детралекс,
флебодіа; при наявності трофічної виразки - мазеві препарати протимікробної,
санаційної дії в 1-й Фазі раневого процесу в основному на гідрофільній основі –
левоміколь, левосин, левоміколь-М, диоксиколь, офлокаин, мірамістину 0,5%, нитацид і
метрогіл-гель (для впливу на неклостридіальну анаеробну флору), аргосульфан (срібна
сіль сульфатіазолу), тітриолін-крем (діючий початок — екстракт масла чайного дерева),
рідка форма йоддицерину; для стимуляції грануляцій у 2-й фазі — метилурацил-дарниця
(5%), стрептонітол, іруксол (з ферментним компонентом), інші-індиферентні мазі, які
містять антибіотик або антисептик (фурацилиінова, стрептоцидова, синтоміцинова
емульсія, тетрациклінова, гентаміцинова та ін); в 3-й фазі - епітелізації і рубцювання –
обліпихова олія, метилурацил 10%, куріазон (краплі і желе); універсальний (для всіх фаз)
препарат для місцевого застосування на гідрофільній основі - комплар
(димексид, діоксидин, анестезин, екстракт аринии), гентаксан.
Доцільно застосування фізіотерапевтичного лікування - іоногальванізація з йодистим
калієм, курси сірководневих, радонових та інших ванн, електрофорез з лідазою та ін,
пневмомасаж нижніх кінцівок тривалістю дії 15-20 хв щодня курсом лікування 15
процедур.
Хірургічне лікування. Всі реконструктивні оперативні втручання при ПТФС діляться на
дві групи:
1) виконуються в 1-й стадії - оклюзії - спрямовані на нормалізацію або поліпшення
кровотоку по глибоких венах і на створення додаткових шляхів венозного відтоку;
2) виконуються в 2-й стадії - реканалізації - спрямовані на зниження гідростатичного тиску в глибоких венах, які відсторонюють скидання крові в поверхневі вени, зменшують
артеріальний приплив у кінцівку.
I група:
1. Операції, які повністю усувають порушення магістрального венозного кровотоку:
а) повна тромбінтімектоміі;
б) протезування ділянки окклюзированной вени (сегментом здорової вени, синтетичним
протезом).
2. Операції, які покращують магістральний венозний кровотік:
а) часткова тромбінтімектомія;
б) бужування окклюзированной вени;
в) фасциопластика - операція Аскара-Зеленіна (розсічення заднього доступу на гомілці
глибокої фасції і зшивання її у вигляді дуплікатури - звужується м'язовий футляр, який
призводить до більш щільного здавлення глибоких вен у період м'язових скорочень,
майже повністю усуває відносну клапанну недостатність глибоких вен, покращує насосну
функцію литкових м'язів);
г) створення додаткових шляхів венозного відтоку – операції обхідного шунтування
Пальма-Эсперона (в стегново-клубовому сегменті) і Уорена-Тайра (в стегновопідколінному сегменті).
II гр у п п а:
1. Операції, які знижують гідростатичний (гравітаційний) тиск стовпа венозної крові,
запобігають ретроградному струму венозної крові та її депонування в дистальних відділах
кінцівки:
а) створення штучних клапанів — экстравазальный Псатакіса з сухожилля m. gracillis і
інтравазальний Караванова з гирла v. Saphena magna
б) резекцію глибоких вен у різних сегментах - операція Бауера (резекція підколінної вени,
1948), операція Лінтона-Харді (резекція стегнової вени, 1948), дистальна резекція
задньовеликогомілкових вен у нижній третині гомілки (А. Н. Веденський, 1976).
2. Операції, які усувають скидання крові в поверхневі вени:
а) венектомія за Бебкокку-Нарату;
б) операція Лінтона - субфасціальна перев'язка комунікантних вен з медіального доступу
(1938);
в) операція Фельдера - субфасціальна перев'язка комунікантних вен із заднього доступу
(1955);
г) операція Коккета - надфасціальна перев'язка комунікантних вен в ділянці внутрішньої
кісточки.
3. Операції, спрямовані на зменшення артеріального притоку у кінцівку - звуження
магістральних артерій, їх резекція.



Коментарі
Дописати коментар