ГКН
Гостра кишкова непрохідність (ГКН) є частим грізним захворюванням в
невідкладній абдомінальній хірургії - близько 10% у структурі гострих
захворювань органів черевної порожнини. В 0,1 – 1,6% ускладнює перебіг
післяопераційного періоду в хворих, які перенесли операції на органах черевної
порожнини, а серед ускладнень з приводу яких виконувалася релапаротомія її
частота сягала 11,3 – 33,1%.
Дещо частіше гостра кишкова непрохідність виникає у чоловіків (55%). Виняток складає спайкова кишкова непрохідність, яка частіше зустрічається у жінок. Гостра кишкова непрохідность починається раптово, характеризується великим поліморфізмом клінічних проявів, швидко призводить до важкої інтоксикації, змін гомеостазу, що викликає різноманітні ускладнення патологічного процесу і погіршує стан хворого.
Летальність при цій патології коливається від 5 до 30 %, а при виникненні гострої кишкової непрохідності в ранньому післяопераційному періоді сягає 16,2 – 60,3%, і залежить від своєчасної діагностики, термінів оперативного лікування, кваліфікації хірурга, віку та супутньої патології хворих.
Класифікація кишкової непрохідності:
За походженням: • вроджена • набута
За клінічним перебігом: • гостра • хронічна
За механізмом розвитку: 1. Механічна: • обтураційна (закупорка кишки зсередини чи стискання ззовні пухлинами, кістами, глистами, копролітами, жовчними каменями, чужорідними тілами, рубцеві стенози кишки) • странгуляційна (завороти, вузлоутворення) • змішана (спайкова, защемлені грижі, інвагінації)
2. Динамічна: • спастична • паралітична
За локалізацією механічної перешкоди: • тонковишкова (висока, низька) • товстокишкова
За ступенем порушення пассажу кишкового вмісту: • повна • часткова
Крім того, в ході розвитку патологічного процесу виділяють:
І стадію – гострого порушення кишкового пасажу
ІІ стадію – гострих розладів гемоциркуляції в стінці кишки і її брижі
ІІІ стадію – перитоніту (термінальна).
1.2 Набуті - злоякісні і доброякісні пухлини кишок, чужорідні тіла, запальні інфільтрати, абсцеси, спайки.
1.2 Набуті - грижові
отвори, травматичні дефекти і рубцеві зміни в брижі, спайки, особливо які утворюють тяжі.
3. Причини інвагінації.
3.1 Вроджені порушення інервації і моторики кишок. 3.2 Набуті – інтоксикація, гострі і хронічні захворювання кишок (ентеритита ін.), частіше у дітей. 4. Причини спайкової непрохідності: 4.1 Вроджені – тяжі Ледда, мембрани Джексона. 4.2 Набуті – запальні, посттравматичні і післяопераційні спайки.
5.1 Спастичної – отруєння свинцем, глистна інвазія, істерія.
5.2 Паралітичної – аліментарні порушення, істерія, запальні процеси в черевній порожнині (абсцеси, перитоніти), післяопераційні парези та ін.
До причин, що безпосередньо призводять до непрохідності, належать – надмірна рухова активність кишки, спастичні її стани, прийом їжі, особливо багатої на клітковину, що важко перетравлюється, різке підвищення внутрішньочеревного тиску тощо.
1. Початкова або "ілеусного крику" – від 2 до 12 годин. Розвивається внаслідок порушення пасажу по кишці, характеризується гіперперестальтикою, розтягненням кишки вище місця обтурації, переймоподібним болем, блюванням. Змертвіння наступає швидко.
2. Стадія гемодинамічних розладів – від 12 до 24 годин. Біль стає постійним, живіт здутий, асиметричний, є повна затримка відходження калових мас і газів. Перистальтика кишечника в'яла, з’являються гемодинамічні зміни, пов'язані з гіповолемією та централізацією кровообігу. Спостерігається спрага, сухість язика, зниження тургору шкіри, зниження тонусу очних яблук, зниження АТ, тахікардія, підвищення гематокриту, спадіння шийних вен, зменшення діурезу.
3. Стадія перитоніту і поліорганної дисфункції. Стан хворого вкрай тяжкий, обличчя Гіппократа, сухий язик, калове блювання, живіт здутий, перистальтика не вислуховується, висока температура тіла, частий пульс, АТ до 60-70 мм. рт. ст. Розвивається гіповолемічний шок, гіпокаліємія, ацидоз крові. Про гіпокаліємію свідчить м'язова гіпотонія, зниження рефлексів, загальна слабкість, апатія, зниження АТ, порушення серцевого ритму, систолічний шум на верхівці серця, парез кишечника. У тяжких випадках – параліч дихання, асистолія.
Затримка стільця і газів – патогномонічна ознака непрохідності кишок. Це ранній симптом низької непрохідності. У випадку високої кишкової непрохідності на початку захворювання, особливо під впливом лікувальних заходів, може бути стілець за рахунок спорожнення кишок нижче місця перепони.
Екстрена іригоскопія виконується за підозри на низьку непрохідність і дозволяє виявити обтурацію товстої кишки пухлиною, а також виявити симптом тризубця – ознаку ілеоцекальної інвагінації
🍳В останні роки для діагностики кишкової непрохідності все ширше використовують ультрасонографію, як безпечний і високоінформативний метод. Сонографічними ознаками механічної кишкової непрохідності є: • розширення просвіту кишки > 2 см з феноменом «секвестрації рідини»; • потовщення стінки тонкої кишки > 4 мм; • наявність зворотно-поступального руху хімусу по кишці; • збільшення висоти складок Керкринга > 5 мм і збільшення відстані між ними > 5 мм; • гіперпневматизація кишок у привідному відділі. Для динамічної кишкової непрохідності характерні інші сонографічні ознаки: • феномен «секвестрації рідини» в просвіт кишки; • відсутність зворотно-поступального руху хімусу по кишці; • не виражений рельєф керкрингових складок; • гіперпневматизація кишок у всіх відділах
Дещо частіше гостра кишкова непрохідність виникає у чоловіків (55%). Виняток складає спайкова кишкова непрохідність, яка частіше зустрічається у жінок. Гостра кишкова непрохідность починається раптово, характеризується великим поліморфізмом клінічних проявів, швидко призводить до важкої інтоксикації, змін гомеостазу, що викликає різноманітні ускладнення патологічного процесу і погіршує стан хворого.
Летальність при цій патології коливається від 5 до 30 %, а при виникненні гострої кишкової непрохідності в ранньому післяопераційному періоді сягає 16,2 – 60,3%, і залежить від своєчасної діагностики, термінів оперативного лікування, кваліфікації хірурга, віку та супутньої патології хворих.
Класифікація кишкової непрохідності:
За походженням: • вроджена • набута
За клінічним перебігом: • гостра • хронічна
За механізмом розвитку: 1. Механічна: • обтураційна (закупорка кишки зсередини чи стискання ззовні пухлинами, кістами, глистами, копролітами, жовчними каменями, чужорідними тілами, рубцеві стенози кишки) • странгуляційна (завороти, вузлоутворення) • змішана (спайкова, защемлені грижі, інвагінації)
2. Динамічна: • спастична • паралітична
За локалізацією механічної перешкоди: • тонковишкова (висока, низька) • товстокишкова
За ступенем порушення пассажу кишкового вмісту: • повна • часткова
Крім того, в ході розвитку патологічного процесу виділяють:
І стадію – гострого порушення кишкового пасажу
ІІ стадію – гострих розладів гемоциркуляції в стінці кишки і її брижі
ІІІ стадію – перитоніту (термінальна).
1. Причини обтураційної непрохідності.
1.1 Вроджені - аномалії кишок (атрезії, подвоєння, фіксований
дивертикул Меккеля та ін.).1.2 Набуті - злоякісні і доброякісні пухлини кишок, чужорідні тіла, запальні інфільтрати, абсцеси, спайки.
2. Причини странгуляційної непрохідності.
1.1 Вроджені - аномалії розвитку очеревини, брижі, кишок (глибокі
кишені в парієтальній очеревині в ділянці звязки Трейца, надміхуревої ямки,
доліхосигма та ін.).1.2 Набуті - грижові
отвори, травматичні дефекти і рубцеві зміни в брижі, спайки, особливо які утворюють тяжі.
3. Причини інвагінації.
3.1 Вроджені порушення інервації і моторики кишок. 3.2 Набуті – інтоксикація, гострі і хронічні захворювання кишок (ентеритита ін.), частіше у дітей. 4. Причини спайкової непрохідності: 4.1 Вроджені – тяжі Ледда, мембрани Джексона. 4.2 Набуті – запальні, посттравматичні і післяопераційні спайки.
5. Причинні фактори динамічної непрохідності:
5.2 Паралітичної – аліментарні порушення, істерія, запальні процеси в черевній порожнині (абсцеси, перитоніти), післяопераційні парези та ін.
До причин, що безпосередньо призводять до непрохідності, належать – надмірна рухова активність кишки, спастичні її стани, прийом їжі, особливо багатої на клітковину, що важко перетравлюється, різке підвищення внутрішньочеревного тиску тощо.
1. Початкова або "ілеусного крику" – від 2 до 12 годин. Розвивається внаслідок порушення пасажу по кишці, характеризується гіперперестальтикою, розтягненням кишки вище місця обтурації, переймоподібним болем, блюванням. Змертвіння наступає швидко.
2. Стадія гемодинамічних розладів – від 12 до 24 годин. Біль стає постійним, живіт здутий, асиметричний, є повна затримка відходження калових мас і газів. Перистальтика кишечника в'яла, з’являються гемодинамічні зміни, пов'язані з гіповолемією та централізацією кровообігу. Спостерігається спрага, сухість язика, зниження тургору шкіри, зниження тонусу очних яблук, зниження АТ, тахікардія, підвищення гематокриту, спадіння шийних вен, зменшення діурезу.
3. Стадія перитоніту і поліорганної дисфункції. Стан хворого вкрай тяжкий, обличчя Гіппократа, сухий язик, калове блювання, живіт здутий, перистальтика не вислуховується, висока температура тіла, частий пульс, АТ до 60-70 мм. рт. ст. Розвивається гіповолемічний шок, гіпокаліємія, ацидоз крові. Про гіпокаліємію свідчить м'язова гіпотонія, зниження рефлексів, загальна слабкість, апатія, зниження АТ, порушення серцевого ритму, систолічний шум на верхівці серця, парез кишечника. У тяжких випадках – параліч дихання, асистолія.
Затримка стільця і газів – патогномонічна ознака непрохідності кишок. Це ранній симптом низької непрохідності. У випадку високої кишкової непрохідності на початку захворювання, особливо під впливом лікувальних заходів, може бути стілець за рахунок спорожнення кишок нижче місця перепони.
Екстрена іригоскопія виконується за підозри на низьку непрохідність і дозволяє виявити обтурацію товстої кишки пухлиною, а також виявити симптом тризубця – ознаку ілеоцекальної інвагінації
🍳В останні роки для діагностики кишкової непрохідності все ширше використовують ультрасонографію, як безпечний і високоінформативний метод. Сонографічними ознаками механічної кишкової непрохідності є: • розширення просвіту кишки > 2 см з феноменом «секвестрації рідини»; • потовщення стінки тонкої кишки > 4 мм; • наявність зворотно-поступального руху хімусу по кишці; • збільшення висоти складок Керкринга > 5 мм і збільшення відстані між ними > 5 мм; • гіперпневматизація кишок у привідному відділі. Для динамічної кишкової непрохідності характерні інші сонографічні ознаки: • феномен «секвестрації рідини» в просвіт кишки; • відсутність зворотно-поступального руху хімусу по кишці; • не виражений рельєф керкрингових складок; • гіперпневматизація кишок у всіх відділах
Диференційна діагностика гострої кишкової непрохідності
Комплекс заходів консервативної терапії включає:
- декомпресію верхніх відділів травного каналу шляхом аспірації вмісту
через назогастральний зонд і звільнення дистальних відділів шляхом
постановки очисних та сифонних клізм;
- усунення болю, гіперперистальтики за допомогою спазмолітичної терапії,
двобічної паранефральної новокаїнової блокади;
- інфузійну терапію, яку здійснюють з метою поповнення об'єму
внутрішньосудинної та міжклітинної рідини, корекції водно-сольових розладів,
порушень кислотно-лужної рівноваги, забезпечення парентерального
харчування, регуляції реологічних властивостей крові, поповнення формених
елементів та окремих компонентів крові, введення лікарських препаратів.
Мета оперативного втручання – відновити пасаж по травному каналу.
Для
цього необхідно вирішити наступні завдання:
• встановити локалізацію і вид непрохідності;
• блокувати больову імпульсацію;
• усунути непрохідність та при можливості основне захворювання, яке
стало причиною гострої кишкової непрохідності;
• оцінити життєздатність кишки в ділянці перешкоди та визначити
покази до її резекції;
• провести декомпресію травного каналу;
• санувати та адекватно дренувати черевну порожнину
Важливе значення при лікуванні гострої кишкової непрохідності має
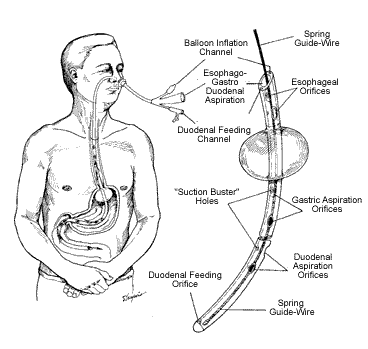
інтраопераційна інтубація тонкої кишки. ЇЇ виконують за наступними показами:
- важкий парез кишок;
- гостра кишкова непрохідність, ускладнена перитонітом;
- виражений спайковий процес у черевній порожнині.
Лікування странгуляційної кишкової непрохідності.
Після короткої (1-1,5 години) передопераційної підготовки (сифонна клізма, спазмолітики, знеболюючі, масивна інфузійна терапія з продовженням її під час операції (сольові розчини, плазма, альбумін, рефортан, стабізол, інфезол, лактопротеїн з сорбітолом), оксигенотерапія) проводять оперативне лікування: - лапаротомія з розкрутом кишок та ліквідацією штранга; - якщо петля кишки нежиттєздатна – резекція, відступивши від зони некрозу на 30-40 см в привідній петлі та 15-20 см – в відвідній; - при завороті сигми – розкрут та мезосигмоплікація (операція Гаген – Торна); - при некрозі сигмоподібної кишки – її резекція + 20 см привідної петлі з виведенням одноцівкового протиприродного відхідника та резекцією до 10 см відвідної петлі з заглушкою (операція Гартмана); - при защемленні петлі в грижових воротах – розсікання защемлюючого кільця; - декомпресію і механічне видалення кишкового вмісту тонкої кишки через назогастральний зонд, або девульсія сфінктера прямої кишки і видалення вмісту через пряму кишку. В післяопераційному періоді: рання стимуляція перистальтики, антибактеріальна і інфузійна терапія.
Лікування обтураційної кишкової непрохідності.
Після проведення 3-4 годинної передопераційної підготовки (очисна та декілька сифонних клізм, спазмолітична терапія, інфузійно-заміщувальна терапія, антибактеріальна терапія) гостра кишкова непрохідність може ліквідуватися. В цьому випадку операцію проводять у плановому парядку після встановлення її причини. При неможливості ліквідувати гостру кишкову непрохідність консервативними заходами – ургентна операція: - при наявності калових мас, жовчних каменів, сторонніх тіл, клубка аскарид – ентеротомія та видалення причини кишкової непрохідності; - при зрощеннях – їх розсічення; - при некрозі тонкої кишки – резекція некротизованої ділянки + 30-40 см привідної петлі та 15-20 см відвідної. Анастомоз доцільно накласти “бік в бік”; - при пухлині правої половини товстої кишки – правобічна геміколектомія; - при пухлині лівої половини товстої кишки – операція Гартмана з видаленням пухлини.
Лікування спайкової кишкової непрохідності.
Під впливом консервативної терапії (спазмолітики, знеболюючі засоби, очисні та сифонні клізми, обережний масаж живота, компреси) часто вдається зменшити вираженість симптомів непрохідності або вони зовсім зникають. У разі неефективності консервативного лікування показане оперативне втручання – від простого розділення спайок до резекції кишки. У більшості випадків рекомендована трансназальна інтубація кишок зондом Miller-Ebbott. За наявності вираженого спайкового процесу та значного вісцеролізу з метою запобігти новій спайковій непрохідності виконують операцію Noble або її модифікацію за Child-Poth.
Паралітична кишкова непрохідність.
Характерними є: біль, блювання, затримка газів та калу. Живіт рівномірно здутий, при пальпації – напруження м’язів передньої черевної стінки. Перистальтика різко ослаблена, визначаються симптоми "могильної тиші", Lotheissen. На оглядовій рентгенографії – рівномірне здуття всіх ділянок травного каналу. Лікування: усунення причини кишкової непрохідності, декомпресія назогастральним зондом, гіпертонічна клізма, корекція водно-електролітного балансу, стимуляція моторики кишок (прозерін, церукал, гіпертонічні розчини довенно), електростимуляція кишок, перидуральна анестезія.
Спастична кишкова непрохідність.
Біль нападоподібний без чіткої локалізації, відсутня затримка газів і калу, загальний стан задовільний, живіт звичайний або втягнутий, іноді – напруження м’язів, дрібні чаші Клойберга. Лікування: усунення причини кишкової непрохідності, введення спазмолітиків (атропін, но-шпа, папаверин), двобічна паранефральна блокада, сифонні клізми, тепло на живіт.
Лікування ранньої спайкової кишкової непрохідності полягає в своєчасному оперативному втручанні і наступній корекції метаболічних порушень, відновленню функцій органів і систем організму. Операцію проводять під загальним знечуленням. Після визначення місця непрохідності і її ліквідації, релапаротомію обов’язково закінчують трансназальною інтубацією тонкої кишки зондом Miller-Ebbott, санацією та дренуванням черевної порожнини.
Після короткої (1-1,5 години) передопераційної підготовки (сифонна клізма, спазмолітики, знеболюючі, масивна інфузійна терапія з продовженням її під час операції (сольові розчини, плазма, альбумін, рефортан, стабізол, інфезол, лактопротеїн з сорбітолом), оксигенотерапія) проводять оперативне лікування: - лапаротомія з розкрутом кишок та ліквідацією штранга; - якщо петля кишки нежиттєздатна – резекція, відступивши від зони некрозу на 30-40 см в привідній петлі та 15-20 см – в відвідній; - при завороті сигми – розкрут та мезосигмоплікація (операція Гаген – Торна); - при некрозі сигмоподібної кишки – її резекція + 20 см привідної петлі з виведенням одноцівкового протиприродного відхідника та резекцією до 10 см відвідної петлі з заглушкою (операція Гартмана); - при защемленні петлі в грижових воротах – розсікання защемлюючого кільця; - декомпресію і механічне видалення кишкового вмісту тонкої кишки через назогастральний зонд, або девульсія сфінктера прямої кишки і видалення вмісту через пряму кишку. В післяопераційному періоді: рання стимуляція перистальтики, антибактеріальна і інфузійна терапія.
Лікування обтураційної кишкової непрохідності.
Після проведення 3-4 годинної передопераційної підготовки (очисна та декілька сифонних клізм, спазмолітична терапія, інфузійно-заміщувальна терапія, антибактеріальна терапія) гостра кишкова непрохідність може ліквідуватися. В цьому випадку операцію проводять у плановому парядку після встановлення її причини. При неможливості ліквідувати гостру кишкову непрохідність консервативними заходами – ургентна операція: - при наявності калових мас, жовчних каменів, сторонніх тіл, клубка аскарид – ентеротомія та видалення причини кишкової непрохідності; - при зрощеннях – їх розсічення; - при некрозі тонкої кишки – резекція некротизованої ділянки + 30-40 см привідної петлі та 15-20 см відвідної. Анастомоз доцільно накласти “бік в бік”; - при пухлині правої половини товстої кишки – правобічна геміколектомія; - при пухлині лівої половини товстої кишки – операція Гартмана з видаленням пухлини.
Лікування спайкової кишкової непрохідності.
Під впливом консервативної терапії (спазмолітики, знеболюючі засоби, очисні та сифонні клізми, обережний масаж живота, компреси) часто вдається зменшити вираженість симптомів непрохідності або вони зовсім зникають. У разі неефективності консервативного лікування показане оперативне втручання – від простого розділення спайок до резекції кишки. У більшості випадків рекомендована трансназальна інтубація кишок зондом Miller-Ebbott. За наявності вираженого спайкового процесу та значного вісцеролізу з метою запобігти новій спайковій непрохідності виконують операцію Noble або її модифікацію за Child-Poth.
Паралітична кишкова непрохідність.
Характерними є: біль, блювання, затримка газів та калу. Живіт рівномірно здутий, при пальпації – напруження м’язів передньої черевної стінки. Перистальтика різко ослаблена, визначаються симптоми "могильної тиші", Lotheissen. На оглядовій рентгенографії – рівномірне здуття всіх ділянок травного каналу. Лікування: усунення причини кишкової непрохідності, декомпресія назогастральним зондом, гіпертонічна клізма, корекція водно-електролітного балансу, стимуляція моторики кишок (прозерін, церукал, гіпертонічні розчини довенно), електростимуляція кишок, перидуральна анестезія.
Спастична кишкова непрохідність.
Біль нападоподібний без чіткої локалізації, відсутня затримка газів і калу, загальний стан задовільний, живіт звичайний або втягнутий, іноді – напруження м’язів, дрібні чаші Клойберга. Лікування: усунення причини кишкової непрохідності, введення спазмолітиків (атропін, но-шпа, папаверин), двобічна паранефральна блокада, сифонні клізми, тепло на живіт.
Лікування ранньої спайкової кишкової непрохідності полягає в своєчасному оперативному втручанні і наступній корекції метаболічних порушень, відновленню функцій органів і систем організму. Операцію проводять під загальним знечуленням. Після визначення місця непрохідності і її ліквідації, релапаротомію обов’язково закінчують трансназальною інтубацією тонкої кишки зондом Miller-Ebbott, санацією та дренуванням черевної порожнини.






Коментарі
Дописати коментар