Механічна жовтяниця
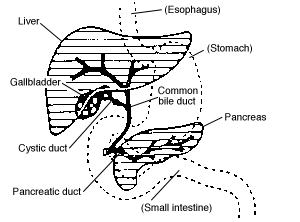
Анатомія жовчовивідних проток
- Жовчні канальці
- Жовчні ходи
- Міжчасточкові жовчні протоки (внутрішньопечінкові)
- Часткові жовчні протоки (права і ліва)
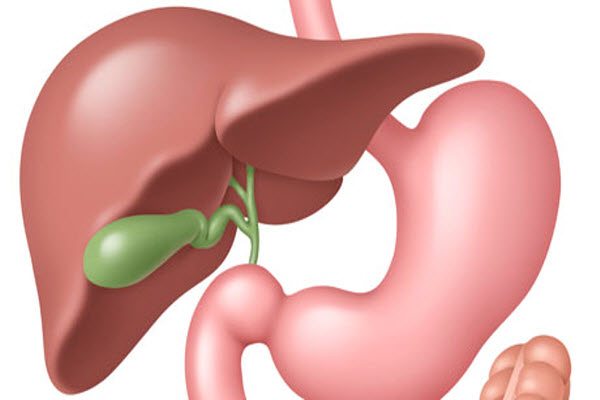
Загальна печінкова протока (гепатикохоледох) - Загальна жовчна протока (холедох): супрадуоденальна, ретродуоденальна панкреатична, інтрамуральна частини, довжина 1 – 9см, ширина до 8мм - Великий дуоденальний сосок Vateri – ампула папіли Vateri – місце злиття холедоха і Вірсунгової протоки, діаметр устя 2 – 3мм - Сфінктери Oddi, Lutkens, Mirizzi - Жовчний міхур і міхурова протока Стінка жовчної протоки має м’язові волокна, проте вони не мають значення для евакуації жовчі. Жовч тече відповідно градієнту тиску: печінка виділяє жовч при тиску 300 мм.вод.ст., потім жовч накопичується у міхурі, який скорочується і вона потрапляє у дванадцятипалу кишку при розслабленому сфінктері Oddi.
1. Вади розвитку:
- атрезії жовчовивідних шляхів;
- гіпоплазія жовчних проток;
- кісти холедоха;
- дивертикули дванадцятипалої кишки поблизу ВДС.
2. Доброякісні захворювання жовчних проток:
- жовчнокам’яна хвороба (ЖКХ), ускладнена холедохолітіазом;
- вклинені камені ;
- запальні стриктури жовчних проток;
- гострий папіліт, стеноз папіли.
3. Запальні захворювання: - гострий холецистит з перипроцесом;
- холангіт; - панкреатит (особливо хронічний індуративний); - альвеолярний ехінококоз у ділянці воріт печінки.
4. Пухлини: - папіломатоз жовчних проток; - рак позапечінкових жовчних проток і папіли; - рак головки підшлункової залози; - метастази і лімфоми у воротах печінки.
5. Травматичні стриктури жовчних проток.
- за клінічним перебігом: гостра і хронічна;
- за ступенем відпливу жовчі: повна і неповна, а також переміжна (при “вентильному” каменеві у протоках)
Ультразвукові критерії механічної жовтяниці:
- збільшення діаметру холедоха понад 8мм, а внутрішніх печінкових проток понад 4мм;
- потовщення стінки холедоха і неоднорідний його просвіт (холангіт);
- збільшення і деформація жовчного міхура, неоднорідний вміст, дрібні конкременти, візуалізація каменя у протоці;
- візуалізація патології головки підшлункової залози й у деяких випадках – папіли
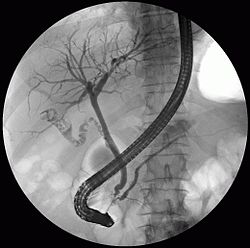
Показання до ЕРХПГ:
- уточнення причини механічної жовтяниці (наявність каміння, пухлин або стриктур); - диференційна діагностика жовтяниць з метою підтвердження або виключення обтурації жовчних проток;
- проведення екстреної ендоскопічної папілосфінктеротомії для літоекстації; - уточнення причини постхолецистектомічного синдрому;
необхідність уточнення характеру патологічного процесу у підшлунковій залозі;
- діагностика вади розвитку позапечінкових жовчних проток та склерозувального холангіту.
Ускладнення - жовчний перитоніт; - кровотеча; - утворення нориць між жовчними протоками і судинами печінки з проникненням бактерій з біліарної системи у кровоносне русло і розвиток септицемії
Причини внутрішньопечінкових дефектів накопичення:
- доброякісні і злоякісні пухлини (первинні, метастатичні, лімфоми);
- абсцеси (гнійні, амебні, туберкульозні); - кісти (солітарні, полікістоз, ехінококкоз);
- інші причини (цироз, вогнищева вузлова гіперплазія, гострий гепатит, амілоїдоз).
До методів інтраопераційного обстеження жовчовивідних шляхів відносять:
- пальпацію і вимірювання ширини холедоха;
- трансілюмінацію (просвічування холедоха з допомогою спеціальних ламп);
- зондування через холедохотомічний отвір з допомогою зондів та інших інструментів;
- інтраопераційна холангіографія з введенням контрасту через культю міхурової протоки або холедохотомічний отвір;
- інтраопераційне ультразвукове дослідження.
На фоні дієти №5 за Певзнером, яка збагачена вуглеводами та білковими продуктами, проводять масивну інфузійну терапію: внутрішньовенне переливання глюкозо-інсулінових сумішей, кристалоїдних розчинів – фізіологічний розчин, дисоль, трисоль, розчин Рінгера для профілактики порушень водно-електролітного обміну, амінокислотних розчинів – інфезол, аміносол, гепасол і білкових препаратів – альбумін, свіжозаморожена плазма , а також форсований діурез для видалення токсичних речовин, що утворилися внаслідок тривалого холестазу.
Для покращання функції печінки консервативне лікування включає також комплексну вітамінотерапію і гепатопротектори – есенціалє, гепадиф, гепабене, карсил, гептрал, тіотриазолін і ін. Доцільно призначити стероїдні гормони – гідрокортизон 100мг–1г, преднізолон 60–120мг, дексаметазон 16–40мг на добу.
При важкому ендотоксикозі використовують методи екстракорпоральної детоксикації (плазмоферез, гемодіаліз). Зважаючи на схильність до кровотеч цим пацієнтам призначають вікасол 0,01-0,02г на добу. Для профілактики ерозій і гострих виразок ШКТ застосовують антациди і препарати, що обволокують слизову оболонку шлунка. При виникненні кровотечі хворим на рак ПЖП призначалють етамзилат (дицинон), амінокапронову кислоту, октрестатин, внутрішньовенні вливання плазми та відмитих еритроцитів, кровозамінники. Для профілактики і лікування болю пацієнти отримують знеболювальні засоби та спазмолітики. З метою зменшення жовтяниці і свербіння шкіри призначають препарати урсодезоксихолевої кислоти.
Існує два основних способи декомпресії біліарної системи: малоінвазійні інструментальні методи та прямі хірургічні втручання на позапечінкових жовчних протоках. Важливою перевагою малоінвазійних хірургічних технологій у пацієнтів з обтураційною жовтяницею є поєднання високої терапевтичної і діагностичної ефективності з відносно малою травматичністю.
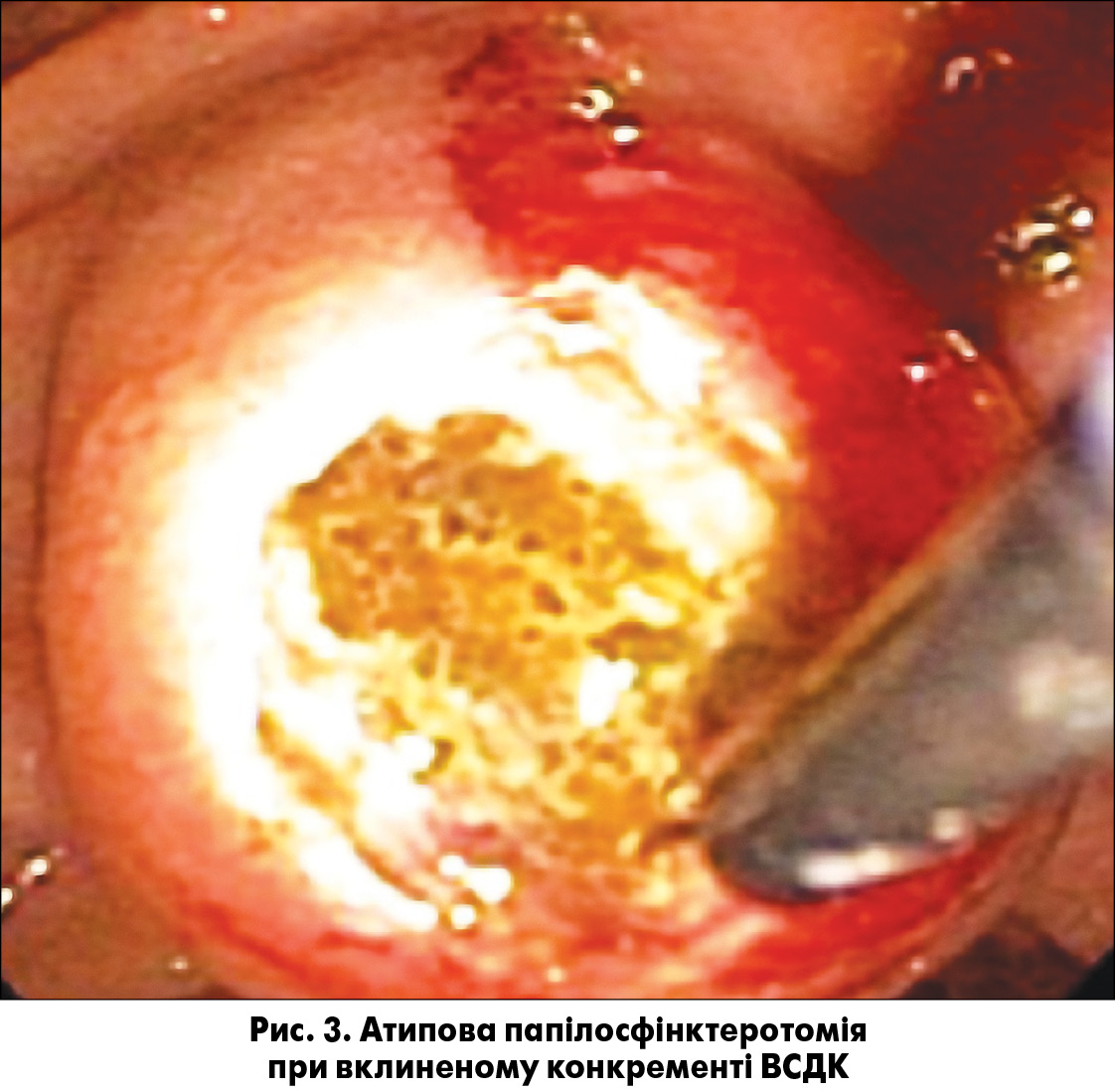
1.1. Ендоскопічна папілосфінктеротомія (ЕПСТ) і літоекстракція ЕПСТ є методом вибору усунення жовтяниці, яка обумовлена холедохолітіазом, гнійним холангітом, вклиненим каменем великого дуоденального соска, звуженням великого дуоденального соска (стенозуючий папіліт). Цей метод можна застосовувати у пацієнтів старших вікових груп із важкими супровідними захворюваннями. Показання до цієї маніпуляції та прогнозування її результативності засновані на точному уявленні про характер перепони (розміри конкрементів, їх локалізація, кількість, стан устя загальної жовчної протоки).
1.2. Механічна літотрипсія з літоекстракцією
Ефективність механічної літотрипсії (руйнування каменів у жовчній протоці) досягає 80 – 85%. Методи механічної літотрипсії отримали широке розповсюдження у клінічній практиці. Показаннями до застосування цього методу лікування є поодинокі конкременти діаметром більше 10 – 15мм, камені діаметром до 10мм при вузькому термінальному відділі холедоха, множинні камені, що заповнюють просвіт гепатикохоледоха і тісно прилягають один до одного, збереження сфінктерного апарату папіли при холедохолітіазі пацієнтів молодого віку. Протипоказаннями до механічної літотрипсії є щільні нерухомі камені, які тісно прилягають до стінок протоки, особливо ускладнені жовтяницею і гнійним холангітом, внутрішньопечінковий літіаз, значне розширення внутрішньопечінкових проток.
1.3. Ендопротезування жовчних проток (бужування і стентування) Ендоскопічна імплантація стента найменш травматична для пацієнта, дозволяє підготувати його до планової операції, характеризується відносно малою травматичністю і може бути кінцевим етапом лікування хворих із нерезекційними пухлинами жовчних проток і головки підшлункової залози, ускладнених механічною жовтяницею. Стентування є ефективним і безпечним видом холангіодренування.
Після ендоскопічного стентування можливі ускладнення – міграція стента у дванадцятипалу кишку і обтурація його просвіту внаслідок інкрустації солями жовчних кислот; при пухлинній обтурації є ризик імплантаційного метастазування.
1.4. Назобіліарне дренування
Назобіліарне дренування проводять як тимчасовий метод малоінвазійного лікування пацієнтів з гнійним холангітом, яким неможливо ендоскопічно видалити камені або з високим ризиком холестазу після видалення конкрементів. У загальну жовчну протоку через робочий канал ендоскопа з боковою оптикою вводять тонку дренажну трубку, яка виводиться назовні через ніс.
Переваги ЧЧХС під ультразвуковим контролем: - малотравматичний, високоефективний метод декомпресії і санації жовчних проток, - застосування цього методу розширює можливості лікування хворих на МЖ, створює умови для виконання радикальних і паліативних операцій, - холецисто-холангіостомія під контролем УСГ можлива у важкохворих, похилому віці із супровідною патологією.
2. Хірургічні операції, які спрямовані на відновлення прохідності жовчних проток
Види зовнішнього дренування холедоха:
- за Кеhr
– Т-подібний дренаж,
- за Вишневським-Robson
– через холедохотомний отвір у напрямку до печінки,
- за Halsted
– через холедохотомний отвір у напрямку до ДПК,
- за Піковським
-через куксу міхурової протоки,
- за Praderi-Smith
– черезпечінкове дренування холедоха,
- за Doliotti – зовнішнє транспапілярне дренування холедоха.
2.2. Обхідні біліодигестивні анастомози Ці методи втручання використовують, якщо є сумніви у прохідності дистальної частини позапечінкових жовчних проток, а також при пухлинах панкреатодуоденальної зони та рубцевих стриктурах проток.
Тактика лікування На першому етапі використовують комплексну консервативну терапію і малоінвазійні методи, спрямовані на ліквідацію холестазу у зв’язку з високим ризиком інтраопераційних ускладнень і летальності при операційних втручаннях на висоті жовтяниці. При жовтяниці, що наростає, декомпресійні втручання необхідно виконати в терміновому порядку протягом 1 – 3 діб з моменту поступлення у стаціонар. При цьому використовують різноманітні ендоскопічні методи – ЕПСТ, літоекстракцію, назобіліарне дренування, ендобіліарне стентування або ЧЧХГ. У деяких випадах – холедохолітіаз, стеноз папіли – малоінвазійні методи можуть привести до повного вилікування хворого на МЖ. Якщо ці втручання не стали кінцевим способом лікування, на другому етапі в міру зменшення жовтяниці, у більш сприятливих обставинах проводять хірургічне лікування – кінцеве видалення каменів, видалення пухлин, накладання біліодигестивних анастомозів.
За життєво важливими показаннями при невдачі малоінвазійного лікування проводять операційні втручання на висоті жовтяниці. Тоді використовують відкриті операційні втручання із відновленням прохідності або дренуванням жовчних проток
Загальна печінкова протока (гепатикохоледох) - Загальна жовчна протока (холедох): супрадуоденальна, ретродуоденальна панкреатична, інтрамуральна частини, довжина 1 – 9см, ширина до 8мм - Великий дуоденальний сосок Vateri – ампула папіли Vateri – місце злиття холедоха і Вірсунгової протоки, діаметр устя 2 – 3мм - Сфінктери Oddi, Lutkens, Mirizzi - Жовчний міхур і міхурова протока Стінка жовчної протоки має м’язові волокна, проте вони не мають значення для евакуації жовчі. Жовч тече відповідно градієнту тиску: печінка виділяє жовч при тиску 300 мм.вод.ст., потім жовч накопичується у міхурі, який скорочується і вона потрапляє у дванадцятипалу кишку при розслабленому сфінктері Oddi.
1. Вади розвитку:
- атрезії жовчовивідних шляхів;
- гіпоплазія жовчних проток;
- кісти холедоха;
- дивертикули дванадцятипалої кишки поблизу ВДС.
2. Доброякісні захворювання жовчних проток:
- жовчнокам’яна хвороба (ЖКХ), ускладнена холедохолітіазом;
- вклинені камені ;
- запальні стриктури жовчних проток;
- гострий папіліт, стеноз папіли.
3. Запальні захворювання: - гострий холецистит з перипроцесом;
- холангіт; - панкреатит (особливо хронічний індуративний); - альвеолярний ехінококоз у ділянці воріт печінки.
4. Пухлини: - папіломатоз жовчних проток; - рак позапечінкових жовчних проток і папіли; - рак головки підшлункової залози; - метастази і лімфоми у воротах печінки.
5. Травматичні стриктури жовчних проток.
Класифікація механічних жовтяниць
- за етіологією: доброякісні (холедохолітіаз, запальні та рубцеві
стриктури жовчних проток, стеноз папіли, панкреатит і ін.) та
злоякісні (рак головки підшлункової залози, жовчних проток і
папіли);- за клінічним перебігом: гостра і хронічна;
- за ступенем відпливу жовчі: повна і неповна, а також переміжна (при “вентильному” каменеві у протоках)
Ультразвукові критерії механічної жовтяниці:
- збільшення діаметру холедоха понад 8мм, а внутрішніх печінкових проток понад 4мм;
- потовщення стінки холедоха і неоднорідний його просвіт (холангіт);
- збільшення і деформація жовчного міхура, неоднорідний вміст, дрібні конкременти, візуалізація каменя у протоці;
- візуалізація патології головки підшлункової залози й у деяких випадках – папіли
Показання до ЕРХПГ:
- уточнення причини механічної жовтяниці (наявність каміння, пухлин або стриктур); - диференційна діагностика жовтяниць з метою підтвердження або виключення обтурації жовчних проток;
- проведення екстреної ендоскопічної папілосфінктеротомії для літоекстації; - уточнення причини постхолецистектомічного синдрому;
необхідність уточнення характеру патологічного процесу у підшлунковій залозі;
- діагностика вади розвитку позапечінкових жовчних проток та склерозувального холангіту.
Протипоказання і обмеження
Протипоказаннями до ЕРХПГ є гострий панкреатит, гострий
інфаркт міокарда, інсульт, гіпертонічний криз, непереносимість
препаратів йоду.
Застосування ЕРХПГ обмежено при перенесеній раніше операції
на шлунку (резекція за Billroth ІІ, гастректомія), коли папіла
важкодоступна для ендоскопічних маніпуляцій; розташування папіли у
стінці глибоких дивертикулів; наявність перешкоди у вихідному
відділі загальної жовчної протоки, яку технічно неможливо обминути
(пухлина, стриктура і ін.).
*Показання до ЧЧХГ:
- диференційна діагностика обструкційної жовтяниці;
- підозра на аномалію жовчних проток;
- неможливість контрастування жовчних проток іншими методами.
*Протипоказання:
- алергія до контрастних речовин;
- загальний важкий стан хворого;
- порушення системи зсідання крові;
- печінково-ниркова недостатність, ускладнена асцитом;
- інтерпозиція кишки між печінкою і передньою черевною стінкою.Ускладнення - жовчний перитоніт; - кровотеча; - утворення нориць між жовчними протоками і судинами печінки з проникненням бактерій з біліарної системи у кровоносне русло і розвиток септицемії
Причини внутрішньопечінкових дефектів накопичення:
- доброякісні і злоякісні пухлини (первинні, метастатичні, лімфоми);
- абсцеси (гнійні, амебні, туберкульозні); - кісти (солітарні, полікістоз, ехінококкоз);
- інші причини (цироз, вогнищева вузлова гіперплазія, гострий гепатит, амілоїдоз).
До методів інтраопераційного обстеження жовчовивідних шляхів відносять:
- пальпацію і вимірювання ширини холедоха;
- трансілюмінацію (просвічування холедоха з допомогою спеціальних ламп);
- зондування через холедохотомічний отвір з допомогою зондів та інших інструментів;
- інтраопераційна холангіографія з введенням контрасту через культю міхурової протоки або холедохотомічний отвір;
- інтраопераційне ультразвукове дослідження.
Д И Ф Е Р Е Н Ц І Й Н А Д І А Г Н О С Т И К А
1. Вади розвитку: трапляються у дитячому віці, жовтяниця від
народження; при відсутності хірургічного лікування хворі
вмирають від біліарного цирозу печінки.
2. ЖКХ, ускладнена холедохолітіазом: в анамнезі – вказівка на
конкременти у жовчному міхурі, приступи жовчної коліки. Перед
розвитком жовтяниці – біль у правому підребер’ї з типовою
іррадіацією, диспепсія, потемніння сечі, світлий кал, свербіння
шкіри. Часті рецидиви. Ультразвукові ознаки біліарної гіпертензії,
діагностика конкрементів. ЕРХПГ – виявлення каменя холедоха
або в усті великого дуоденального соска.
3. Запальні захворювання: гострий початок після погрішності в дієті,
сильний біль у животі з типовою локалізацією та іррадіацією
(холецистит, панкреатит), підвищення температури тіла; УСГ і
клінічно – ознаки запального ураження жовчного міхура або
підшлункової залози. При альвеококкозі жовтяниці передує
тривалий період (протягом багатьох років) збільшення розмірів
альвеококкового вузла. Лише при розташуванні вузла біля воріт
печінки, жовтяниця може стати першою ознакою захворювання.
Ця хвороба проявляється переважно тупим болем у ділянці
правого підребер’я і відчуттям чужорідного тіла, особливо при
нахилянні тулуба.
4. Пухлинні захворювання: повільне наростання жовтяниці без болю,
інтенсивне свербіння шкіри, яке погано піддається лікуванню,
ознаки ракової інтоксикації, збільшений безболісний жовчний
міхур, який виявляється при пальпації (симптом Courvoisier),
хронічний біль у верхніх відділах живота. УСГ – поширені
позапечінкові жовчні протоки, пухлина головки підшлункової
залози, ЕРХПГ – візуалізація пухлинного ураження (протяжності,
рівня). В діагностиці допомагають КТ, МРТ, лапароскопія.
5. Післяопераційні стриктури: вказівка на перенесену операцію на
органах біліопанкреатичної зони.
Основні завдання лікувальних заходів при ОЖ – ліквідація холестазу і профілактика печінково-ниркової недостатності.
На фоні дієти №5 за Певзнером, яка збагачена вуглеводами та білковими продуктами, проводять масивну інфузійну терапію: внутрішньовенне переливання глюкозо-інсулінових сумішей, кристалоїдних розчинів – фізіологічний розчин, дисоль, трисоль, розчин Рінгера для профілактики порушень водно-електролітного обміну, амінокислотних розчинів – інфезол, аміносол, гепасол і білкових препаратів – альбумін, свіжозаморожена плазма , а також форсований діурез для видалення токсичних речовин, що утворилися внаслідок тривалого холестазу.
Для покращання функції печінки консервативне лікування включає також комплексну вітамінотерапію і гепатопротектори – есенціалє, гепадиф, гепабене, карсил, гептрал, тіотриазолін і ін. Доцільно призначити стероїдні гормони – гідрокортизон 100мг–1г, преднізолон 60–120мг, дексаметазон 16–40мг на добу.
При важкому ендотоксикозі використовують методи екстракорпоральної детоксикації (плазмоферез, гемодіаліз). Зважаючи на схильність до кровотеч цим пацієнтам призначають вікасол 0,01-0,02г на добу. Для профілактики ерозій і гострих виразок ШКТ застосовують антациди і препарати, що обволокують слизову оболонку шлунка. При виникненні кровотечі хворим на рак ПЖП призначалють етамзилат (дицинон), амінокапронову кислоту, октрестатин, внутрішньовенні вливання плазми та відмитих еритроцитів, кровозамінники. Для профілактики і лікування болю пацієнти отримують знеболювальні засоби та спазмолітики. З метою зменшення жовтяниці і свербіння шкіри призначають препарати урсодезоксихолевої кислоти.
Існує два основних способи декомпресії біліарної системи: малоінвазійні інструментальні методи та прямі хірургічні втручання на позапечінкових жовчних протоках. Важливою перевагою малоінвазійних хірургічних технологій у пацієнтів з обтураційною жовтяницею є поєднання високої терапевтичної і діагностичної ефективності з відносно малою травматичністю.
1.1. Ендоскопічна папілосфінктеротомія (ЕПСТ) і літоекстракція ЕПСТ є методом вибору усунення жовтяниці, яка обумовлена холедохолітіазом, гнійним холангітом, вклиненим каменем великого дуоденального соска, звуженням великого дуоденального соска (стенозуючий папіліт). Цей метод можна застосовувати у пацієнтів старших вікових груп із важкими супровідними захворюваннями. Показання до цієї маніпуляції та прогнозування її результативності засновані на точному уявленні про характер перепони (розміри конкрементів, їх локалізація, кількість, стан устя загальної жовчної протоки).
1.2. Механічна літотрипсія з літоекстракцією
Ефективність механічної літотрипсії (руйнування каменів у жовчній протоці) досягає 80 – 85%. Методи механічної літотрипсії отримали широке розповсюдження у клінічній практиці. Показаннями до застосування цього методу лікування є поодинокі конкременти діаметром більше 10 – 15мм, камені діаметром до 10мм при вузькому термінальному відділі холедоха, множинні камені, що заповнюють просвіт гепатикохоледоха і тісно прилягають один до одного, збереження сфінктерного апарату папіли при холедохолітіазі пацієнтів молодого віку. Протипоказаннями до механічної літотрипсії є щільні нерухомі камені, які тісно прилягають до стінок протоки, особливо ускладнені жовтяницею і гнійним холангітом, внутрішньопечінковий літіаз, значне розширення внутрішньопечінкових проток.
1.3. Ендопротезування жовчних проток (бужування і стентування) Ендоскопічна імплантація стента найменш травматична для пацієнта, дозволяє підготувати його до планової операції, характеризується відносно малою травматичністю і може бути кінцевим етапом лікування хворих із нерезекційними пухлинами жовчних проток і головки підшлункової залози, ускладнених механічною жовтяницею. Стентування є ефективним і безпечним видом холангіодренування.
Після ендоскопічного стентування можливі ускладнення – міграція стента у дванадцятипалу кишку і обтурація його просвіту внаслідок інкрустації солями жовчних кислот; при пухлинній обтурації є ризик імплантаційного метастазування.
1.4. Назобіліарне дренування
Назобіліарне дренування проводять як тимчасовий метод малоінвазійного лікування пацієнтів з гнійним холангітом, яким неможливо ендоскопічно видалити камені або з високим ризиком холестазу після видалення конкрементів. У загальну жовчну протоку через робочий канал ендоскопа з боковою оптикою вводять тонку дренажну трубку, яка виводиться назовні через ніс.
Переваги ЧЧХС під ультразвуковим контролем: - малотравматичний, високоефективний метод декомпресії і санації жовчних проток, - застосування цього методу розширює можливості лікування хворих на МЖ, створює умови для виконання радикальних і паліативних операцій, - холецисто-холангіостомія під контролем УСГ можлива у важкохворих, похилому віці із супровідною патологією.
Серед ускладнень після виконання черезшкірних черезпечінкових втручань трапляються: кровотеча (1-3%), жовчний перитоніт (6-8%), холангіт (3-6%), а також піддіафрагмальний абсцес.
Прямі хірургічні втручання
1. Холецистостомія із зовнішнім дренуванням2. Хірургічні операції, які спрямовані на відновлення прохідності жовчних проток
Методи завершення холедохотомії:- глухий шов холедоха; - зовнішній дренаж холедоха; - біліодигестивні анастомози; - “схований” дренаж жовчних проток
2.1. Холедохотомія і літоекстракція
- за Кеhr
– Т-подібний дренаж,
- за Вишневським-Robson
– через холедохотомний отвір у напрямку до печінки,
- за Halsted
– через холедохотомний отвір у напрямку до ДПК,
- за Піковським
-через куксу міхурової протоки,
- за Praderi-Smith
– черезпечінкове дренування холедоха,
- за Doliotti – зовнішнє транспапілярне дренування холедоха.
2.2. Обхідні біліодигестивні анастомози Ці методи втручання використовують, якщо є сумніви у прохідності дистальної частини позапечінкових жовчних проток, а також при пухлинах панкреатодуоденальної зони та рубцевих стриктурах проток.
Тактика лікування На першому етапі використовують комплексну консервативну терапію і малоінвазійні методи, спрямовані на ліквідацію холестазу у зв’язку з високим ризиком інтраопераційних ускладнень і летальності при операційних втручаннях на висоті жовтяниці. При жовтяниці, що наростає, декомпресійні втручання необхідно виконати в терміновому порядку протягом 1 – 3 діб з моменту поступлення у стаціонар. При цьому використовують різноманітні ендоскопічні методи – ЕПСТ, літоекстракцію, назобіліарне дренування, ендобіліарне стентування або ЧЧХГ. У деяких випадах – холедохолітіаз, стеноз папіли – малоінвазійні методи можуть привести до повного вилікування хворого на МЖ. Якщо ці втручання не стали кінцевим способом лікування, на другому етапі в міру зменшення жовтяниці, у більш сприятливих обставинах проводять хірургічне лікування – кінцеве видалення каменів, видалення пухлин, накладання біліодигестивних анастомозів.
За життєво важливими показаннями при невдачі малоінвазійного лікування проводять операційні втручання на висоті жовтяниці. Тоді використовують відкриті операційні втручання із відновленням прохідності або дренуванням жовчних проток








Коментарі
Дописати коментар