Transfusiology
Аглютиногени – це речовини
білкової природи, що належать до антигенів,
знаходяться на поверхні клітинних мембран крові, мають наступні
властивості:
імуногенність (здатність викликати вироблення антитіл в організмі, де дані антигени відсутні), серологічна активність (здатність з'єднуватися з відповідними антитілами).
До клітинних антигенів належать: еритроцитарні (антигенна система АВО, антигенна система Rh-фактора), лейкоцитарні (антигени гістосумісності, антигени поліморфноядерних лейкоцитів, антигени лімфоцитів), тромбоцитарні.
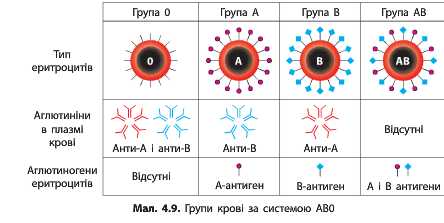
Група
крові - генетично обумовлена
біологічна ознака, яка характеризується набором антигенів у формених елементах
крові (еритроцитах, лейкоцитах, тромбоцитах) і білках плазми даного індивідума.
Поняття про групи крові, якими користуються в клінічній практиці, включає
тільки еритроцитарні антигени системи АВО та резус-фактор, так як вони
відзначаються найвищою активністю і найчастіше спричиняють ускладнення при
гемотрансфузіях.
Аглютиніни α і β - термолабільні глобуліни плазми крові; вони знаходяться також в лімфі, ексудаті, трансудаті. Групові аглютиніни крові представляють собою молекули гаммаглобулінів, які відрізняються від інших глобулінів здатністю специфічно з'єднуватись з одноіменними антигенами крові.
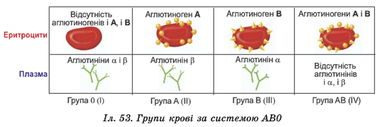
Визначення групової приналежності за системою АВО здійснюється наступними способами: проста реакція, коли група крові визначається стандартними сироватками; подвійна реакція, коли група крові визначається стандартними сироватками і стандартним еритроцитами; за допомогою моноклональних антитіл до антигенів А і В (цоліклонів анти-А і анти-В).

імуногенність (здатність викликати вироблення антитіл в організмі, де дані антигени відсутні), серологічна активність (здатність з'єднуватися з відповідними антитілами).
До клітинних антигенів належать: еритроцитарні (антигенна система АВО, антигенна система Rh-фактора), лейкоцитарні (антигени гістосумісності, антигени поліморфноядерних лейкоцитів, антигени лімфоцитів), тромбоцитарні.

Аглютиніни – це
речовини білкової природи в плазмі (класу Ig I Im), які за належать до антитіл
і мають специфічність, тобто реагують з відповідними антигенами. Антитіла
систематизують за природою їх виникнення (природні – передаються спадково і є
природженою властивістю організму; імунні – утворюються внаслідок імунізації);
за природою середовища аглютинації (повні – аглютиніни α і β, що реагують у
будь-якому середовищі; неповні – резус-антитіла, що реагують лише в колоїдному
середовищі); за температурою аглютинації (холодові; теплові).
Аглютиніни α і β - термолабільні глобуліни плазми крові; вони знаходяться також в лімфі, ексудаті, трансудаті. Групові аглютиніни крові представляють собою молекули гаммаглобулінів, які відрізняються від інших глобулінів здатністю специфічно з'єднуватись з одноіменними антигенами крові.

Визначення групової приналежності за системою АВО здійснюється наступними способами: проста реакція, коли група крові визначається стандартними сироватками; подвійна реакція, коли група крові визначається стандартними сироватками і стандартним еритроцитами; за допомогою моноклональних антитіл до антигенів А і В (цоліклонів анти-А і анти-В).
При
застосуванні неповноцінних сироваток може виникнути слабка або пізня
аглютинація, неспецифічна «бактерійна» аглютинація.
Резус-фактор
(Rh) відкрили у 1940 році К. Ландштейнер
і А. Вінер. Це сильний антиген в еритроцитах, лейкоцитах, тромбоцитах, різних органах, тканинній рідині,
навколоплідних водах. Якщо резус-позитивна кров попадає резус-від'ємній людині,
то у неї виробляються специфічні антитіла - антирезус-аглютиніни (імунні, неповні,
теплові антитіла); також такі антитіла утворюються у резус-негативної вагітної
від резус-позитивного плода. Доведено, що приблизно 85 % людей резус-позитивні, решта 15 % - резус-негативні. До
основних антигенів системи резус належать D, C, c, E, e, найактивніших серед
них є антиген D, який і визначає наявність «резус-фактора».
Визначення резус-фактора
проводиться експрес-методом з використанням резус-реагенту; в лабораторних
умовах спеціальними одногрупними сироватками антирезус методом конаглютинації,
моноклональними резус-антитілами (цоліклонами).
Організація
переливання крові передбачає наступні етапи:
-
визначення показань і протипоказань до гемотрансфузії;
-
збір анамнезу з урахуванням попередніх трансфузій,
алергічних реакцій, у жінок – акушерський анамнез;
-
клінічне обстеження перед трансфузією – загальний аналіз
крові, загальний аналіз сечі, температура тіла, частота пульсу, артеріальний
тиск, частота дихання;
-
провести макроскопічну оцінку трансфузійного середовища;
-
визначення групи крові і резус-приналежності реципієнта;
-
визначення групи крові донора з флакона;
-
визначення індивідуальної сумісності групи крові
(еритроцитів) за системою АВО;
-
визначення індивідуальної резус-сумісності;
-
визначення біологічної сумісності.
Проба на
індивідуальну сумісність групи крові (еритроцитів) за системою АВ0 проводиться
наступним чином: на білу пластинку наносять 2-3 краплі сироватки крові хворого,
до якої додають у 5 разів меншу краплю крові донора і перемішують. Пластинку
періодично погойдують протягом 5 хв та одночасно спостерігають за результатом
реакції. Відсутність аглютинації еритроцитів донора свідчить про сумісність
групи крові донора і реципієнта за системою АВ0. Наявність аглютинації вказує
на їх несумісність і неможливість застосування для трансфузії.
Проба на
сумісність крові (еритроцитів ) за резус-фактором Rh0(D) проводиться з
використанням 33,0% розчину поліглюкіну або 10% розчину желатину.
Біологічна проба – струминно вливають10-15 мл крові, а потім впродовж 3 хв
спостерігають за станом пацієнта; при відсутності реакції після такої 3-разової
перевірки кров можна переливати. При виконанні біологічної проби перші 30-40 мл
крові слід обов'язково вводити струминно, тому що при краплинному введенні
можна перелити значно більшу кількість крові без вираженої реакції, але з
пізнім розвитком післятрансфузійного шоку.
Показання до
переливання крові:
- абсолютн і: гостра крововтрата 20 % і більше ОЦК;
операції з використанням штучного кровообігу;
і: гостра крововтрата 20 % і більше ОЦК;
операції з використанням штучного кровообігу;
-відносні: крововтрата в об'ємі 10 - 20 % ОЦК; анемія
будь-якої етіології з рівнем гемоглобіну нижче 80 г/л; триваючі кровотечі,
зумовлені порушенням зсідання крові; великі глибокі -
опіки; цитопенічні стани (лейкопенія, тромбоцитопенія).
Протипоказання до
гемотрансфузії:
-
важкі порушення функції печінки та нирок;
-
гостра серцева недостатність та захворювання пов'язані з
застоєм в малому колі кровообігу; абсолютне протипоказання - набряк легень,
гострий септичний ендокардит;
-
гіперкоагуляційні стани
- тромбофлебіти, тромбози, емболії, інфаркти;
-
черепно-мозкова травма, набряк мозку та інші стани, що супроводжуються
підвищенням внутрішньочерепного тиску;
-
захворювання, при яких небезпечні різкі коливання
артеріального тиску;
-
алергічні стани та захворювання (гостра екзема, бронхіальна
астма);
-
активний і дисемінований туберкульоз.
- Розрізняють прямий, непрямий, зворотній, обмінний та екстракорпоральний методи гемотрансфузії. Пряме переливання виконується безпосередньо від донора до реципієнта (покази: афібринемія, важка післяродова кровотеча, порушення зсідання крові).
Реінфузія - переливання хворому його крові, яка вилилася в порожнини
(грудна, черевна). Обмінне переливання крові виконується при отруєннях:
випускається частини крові та одночасно переливається кров з деяким
перевищенням об'єму. Трансфузію проводять внутрішньовенно,
внутрішньоартеріально, в губчасту тканину кістки краплинно, струминно,
краплинно-струминно.
У клінічній практиці найчастіше користуються консервованою
кров’ю – забрана у донора і змішана з консервуючим розчином або піддана дії
низької температури.
- Ускладнення при переливанні крові бувають механічного, реактивного, інфекційного характеру.
Ускладнення інфекційного характеру виникають при порушенні
правил асептики і антисептики при заборі крові або під час процедури
трансфузії: зараження інфекційними захворюваннями і захворюваннями, що передаються сироватковим шляхом (сифіліс,
вірусний гепатит, ВІЛ-інфекція, малярія), розвиток бактерійної хірургічної
інфекції.
Ускладнення реактивного характеру виникають при порушенні правил
переливанні крові та як наслідок реакції організму на введення стороннього білка
чи інших речовин: гемотрансфузійні реакції (пірогенні, антигенні негемолітичні,
алергічні), гемотрансфузійні ускладнення (гемотрансфузійний шок, синдром
масивних гемотрансфузій, цитратна інтоксикація, калієва інтоксикація).
1. Кровозамінники
гемодинамічної (протишокової) дії - препарати декстрану (поліглюкін,
реополіглюкін, макродекс, декстран, реомакродекс), желатину (желатиноль,
плазможель, гелофузин), гідроксиетилкрохмалю (венофундин, рефортан, стабізол),
поліетиленгліколю (поліоксидин).
2. Дезінтоксикаційні - препарати полівінілпіролідону (перистон,
неокомпенсан), полівінілового спирту (полідез, неогемодез).
3. Препарати для парентерального живлення поділяються на білкові
гідролізати (аміноплазмоль, гідролізин, амінопептид, амінозол), суміші амінокислот
(інфезол, аміноплазмаль, амінофузин), вуглеводні препарати (глюкоза, фруктоза),
жирові емульсії (інтраліпід, ліпофундин, емульсан).
4.
Регулятори водно-електролітного та кислотно-лужного балансу
– сольові розчини (ізотонічний
розчин хлориду натрію, Рінгера, Рінгера-Локка), коректори
електролітного і кислотно-лужного балансу (лактосол, рінгер-лактат),
осмодіуретики (манітол, сорбітол).
5.
Переносники кисню – емульсії фторовуглеців.



Коментарі
Дописати коментар